Zespół Gorlina-Goltza - zespół znamionowych nabłoniaków podstawnokomórkowych
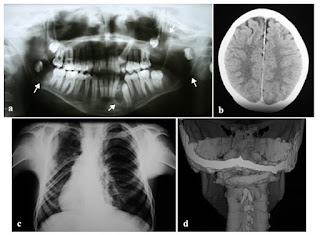 | ||||
| a - torbielowate rogowaciejące guzy zębopochodne b - zwapnienie sierpa mózgu c - spłaszczenie żeber d - rozszczep kręgosłupa pathologyoutlines.com |
Zespół Gorlina-Goltza jest rzadką chorobą genetyczną zajmującą wiele obszarów ciała, charakteryzująca się zwiększonym ryzykiem występowania guzów nowotworowych i nienowotworowych. Na jej obraz kliniczny składa się wiele zaburzeń rozwojowych i zmian metaplastycznych. Objawy dotyczą skóry, układu nerwowego, kostno-szkieletowego, narządów wydzielniczych i oczu. W przebiegu zespołu często występują: rogowaciejące torbielowate guzy zębopochodne, rozsiane guzy podstawnokomórkowe, zwapnienia wewnątrzczaszkowe i inne. Z uwagi na fakt, iż u chorych stwierdza się zwiększone ryzyko nowotworów, choroba powinna być szybko rozpoznana, by móc wdrożyć odpowiednie leczenie. Występowanie keratocyst zębopochodnych oraz zwapnienia sierpa mózgu powinno wzbudzić zainteresowanie lekarza, który po raz pierwszy w swojej praktyce spotka takiego pacjenta...
Synonimy:
- zespół Gorlina, ang. Gorlin syndrome,
- zespół znamionowych nabłoniaków podstawnokomórkowych, ang. nevoid basal cell carcinoma syndrome, NBCCS,
- Multiple Basal Cell Carcinoma Syndrome,
- ang. Gorlin-Goltz syndrome,
- basal cell nevus syndrome, BCNS,
- Gorlin-Goltz syndrome
- Gorlin syndrome
- Hermans-Herzberg phakomatosis
- NBCCS
- zespół torbieli szczęk,
- piąta fakomatoza.
Rozpowszechnienie: 1 : 60 000 żywych urodzeń. Występuje w takim samym stopniu u kobiet i mężczyzn.
Przyczyny i dziedziczenie
Choroba jest spowodowana mutacjami w genie PTCH1 (locus 9q22.3) lub PTCH2, a dziedziczona w sposób autosomalny dominujący. Często wynika z nowych mutacji.
Objawy i diagnostyka
Pierwsze objawy zespołu są zauważalne około drugiej dekady życia, choć stwierdzano je także u dzieci. Z około 100 objawów, które występują w zespole Gorlina-Goltza, wyodrębniono duże i małe kryteria ułatwiające rozpoznanie choroby [za: Bałkota, Radomska, Tarnowska, 2014].
Objawy duże:
1. Mnogie raki podstawnokomórkowe skóry.
2. Torbiele rogowaciejące (keratocysty) szczęki lub żuchwy.
3. Więcej niż 3 dołki na powierzchni dłoniowej lub grzbietowej ręki.
4. Zwapnienia w sierpie mózgu (objaw patognomiczny).
5. Anomalie żeber – rozszczepienie, zdwojenie lub szerokie rozstawienie.
6. Krewny pierwszego stopnia z zespołem Gorlina-Goltza.
Objawy małe:
1. Makrocefalia (powiększenie głowy).
2. Wady rozwojowe: rozszczep wargi i podniebienia, uwypuklenie guzów czołowych, hiperteloryzm.
3. Anomalie szkieletu: choroba Sprengela (wysokie ustawienie łopatek), wady budowy klatki piersiowej, syndaktylia, rozszczep kręgosłupa.
4. Uwidocznione w badaniu rtg: zwapnienie siodła tureckiego, anomalie kręgów, ubytki oraz przejaśnienia w kształcie płomieni w obrębie kości rąk i stóp.
5. Włókniak jajnika lub rdzeniak mózgu.
Do rozpoznania zespołu Gorlina-Goltza upoważnia stwierdzenie dwóch objawów dużych lub jednego objawu dużego i dwóch małych.
W zespole Gorlina-Goltza z największą częstotliwością występują mnogie raki podstawnokomórkowe, torbiele naskórkowe skóry, wgłębienia (dołki) na stopach i podeszwach, powiększony obwód głowy, nieznaczny hiperteloryzm, torbiele zębopochodne szczęk, zwapnienie sierpa mózgu, wady żeber, zwapnienie przepony siodełka tureckiego i wapniejące włókniaki jajników (doprowadzające do niepłodności).
W obrębie czaszki i twarzy występują uwypuklenia kości czołowych i skroniowych, dobrze rozwinięte brzegi nadoczodołowe, szeroka podstawa nosa, niskie położenie potylicy, wady zgryzu, rozszczep warg lub/i podniebienia. Stwierdzane są one rzadziej niż objawy wymienione wcześniej.
U 10-15% pacjentów z rozpoznaniem zespołu Gorlina-Goltza obserwowane są wady wzroku, jak zaćma, zez, zapalenie siatkówki i ślepota. Oprócz tego znane są przypadki z wodogłowiem i guzami mózgu medulloblastoma (rdzeniak zarodkowy) oraz włókniakami w sercu (co może skutkować arytmią i zaburzeniami przepływu krwi przez serce).
Wykonywane przez ortodontę zdjęcia pantomograficzne i cefalometryczne są w stanie uwidocznić zarówno torbiele w obrębie szczęki, jak i zwapnienie sierpa mózgu. Stąd bardzo ważna jest świadomość objawów zespołu Gorlina-Goltza wśród specjalistów z tej dziedziny. Jeśli lekarz stwierdzi powyższe objawy, wówczas należy rozpocząć szerszą diagnostykę.
Podstawą diagnostyki zespołu Gorlina-Goltza są badania obrazowe. Pacjent powinien mieć wykonany rezonans magnetyczny określonych części ciała, w tym głowy; USG jamy brzusznej, USG serca oraz zdjęcia rentgenowskie układu kostno-szkieletowego, szczęki i zębów (pantomogram). Uzupełnieniem diagnostyki są badania molekularne (mutacja PTCH1).
Diagnostyka różnicowa:
- zespół Beckwitha-Wiedemanna,
- zespół Sotosa,
- zespół Bannayana-Rileya-Ruvalcaby,
- zespół Bazexa,
- zespół Muira-Torrea.
Możliwości leczenia
Nie jest znane medycynie leczenie przyczynowe zespołu Gorlina-Goltza. Pacjent powinien się znaleźć pod opieką wielospecjalistycznego zespołu lekarzy i terapeutów: genetyka, pediatry, dermatologa, chirurga, onkologa, stomatologa i ortodonty, kardiologa, okulisty oraz chirurga plastyka, a także psychologa i innych pracowników ochrony zdrowia.
Podejście terapeutyczne jest indywidualne. Zależy bowiem od wieku pacjenta, występujących guzów i objawów, ciężkości choroby i stanu ogólnego pacjenta. Lekarze wszystkich wymienionych wyżej specjalności powinni ze sobą ściśle współpracować m.in. w doborze leków i metod leczenia, ocenianiu potencjalnych korzyści i ryzyka, określeniu efektów długoterminowych terapii i realizowaniu oczekiwań chorego.
Pojawiające się w przebiegu zespołu keratocysty zębopochodne muszą zostać szybko usunięte. Zęby i szczęki powinny być tak długo zachowane w całości, na ile pozwala stan pacjenta. W okresie adolescencji i wczesnej dorosłości chory może wymagać nawet kilku operacji, dlatego też zaleca się jako pierwsze odbarczanie cyst.
Pozostałe metody leczenia obejmują miejscowe wycięcie zmian (gdy jest ich niewiele; po zabiegach pozostają blizny, a zmiany mogą nawracać), miejscową chemioterapię (maści z 5-fluorouracylem i 5% imikwimodem), inne leki, a także łyżeczkowanie zmian i ich elektrodesykację (wypalanie, wysuszanie) oraz odparowanie laserowe i terapię fotodynamiczną.
U niektórych osób z zespołem Gorlina-Goltza wykonywane są zabiegi chirurgiczne metodą mikrograficzną Moha. Jest to bardzo precyzyjna metoda operacyjna polegająca na kontroli brzegów usuwanych tkanek. Pozwala zaoszczędzić jak najwięcej zdrowej tkanki, co jest bardzo ważne zwłaszcza podczas usuwania zmian skórnych.
W leczeniu zaawansowanego raka podstawnokomórkowego stosowany jest vismodegib (Erivedge®). Jest to rodzaj terapii celowanej. Proponowana wcześniej radioterapia nie jest już zalecana, choć była skuteczna. Jednakże jest obarczona dużym ryzykiem rozwinięcia się raka podstawnokomórkowego skóry. Stosowane u niektórych pacjentów retinoidy (syntetyczna witamina A) przyczyniały się do cofnięcia mniejszych zmian nowotworowych i zapobiegania pojawianiu się kolejnych. Wysokie dawki retinoidów związane są jednak z poważnymi efektami ubocznymi. Immunoterapia z wykorzystaniem interferonu była w wielu przypadkach skuteczna (całkowite wyleczenie raka podstawnokomórkowego skóry), ale nie u wszystkich chorych jest skuteczna.
U pacjentów z zespołem Gorlina-Goltza istotna jest także profilaktyka przeciwnowotworowa. Zaleca się chorym unikanie ekspozycji na światło słoneczne i promieniowanie jonizujące. Podczas przebywania na zewnątrz w słoneczne dni, powinni stosować kremy z filtrem UV i okulary przeciwsłoneczne.
Przez cały okres dzieciństwa należy systematycznie monitorować obwód głowy. Gdy gwałtownie przyrasta, wówczas trzeba wykonać diagnostykę w kierunku wodogłowia i rdzeniaka. Od ukończenia 8. roku życia każdego roku wykonuje się zdjęcie pantomograficzne, aby szybko wykryć rozwijające się cysty w obrębie szczęk i jamy nosowej.
Na podstawie:
- Bałkota B, Radomska A., Tarnowska A. Zespół Gorlina-Goltza – opis przypadku i przegląd piśmiennictwa. Forum Ortod 2014; 10: 127-34
- Szporek B., Kuśnierczyk-Grochownia D., Cieślik T. Badanie cefalometryczne w zespole Gorlina. Dent. Med. Probl. 2003, 40, 2, 411–415
- Jawa D. S. et all. Gorlin-Goltz syndrome. J Oral Maxillofac Pathol. 2009 Jul-Dec; 13(2): 89–92
- Weerakkody Y., Singh G. et all. Gorlin-Goltz syndrome. Radiopedia. Dost. 25.08.15 r.
- Nevoid Basal Cell Carcinoma Syndrome. National organization for Rare Disorders. 2013



dziękuję za post, pozdrawiam cieplutko
OdpowiedzUsuń